بخشی از کتاب مدالیته های فیزیوتراپی (الکتروتراپی)

درد، Nociception و دستگاه عصبی درد
اولین گام در شناخت نوروفیزیولوژی درد، تمایز درد از Nociception است. Nociception به معنی پروسه عصبی کدگذاری تحریکات مضر تعریف میشود. شدت سیگنالهای دردزا به طور کلی با تحریکات اولیهیشان متناسب است اما قبل از درک آگاهانه، انتقال این سیگنالهای دردزا میتواند در چندین نقطه در دستگاه Nociceptive، تسهیل یا مهار گردد بهطوریکه ممکن است در نهایت این سیگنالها به صورت درد درک شوند یا نشوند. درد به عنوان یک تجربه حسی و عاطفی ناخوشایند همراه با آسیب بافتی واقعی یا بالقوه تعریف میشود. تئوریهای اولیه بر این نظر بودند که تجریه درد، همان درک مستقیم تغییرات در بافت است اما یافتههای جدید نشان میدهد که تجریه درد پیچیدهتر است. درد، خروجی مغز است که به عنوان بخشی از پروسه تبدیل پتانسیلهای عمل آوران به آگاهی هوشیارانه، ایفای نقش میکند. دردهای خیالی در بیماران با قطع عرضی کامل نخاع و تجربه آسیبهای جنگ بدون درد شدید بیانگر آن است که درد میتواند حتی بدون ورودی دردزا از بافتها اتفاق افتد و ورودی دردزا از بافتها همیشه درد تولید نمیکند.
تجربه درد را میتوان از سه جنبه مد نظر قرار داد: حسی – تمایزی، انگیزشی – عاطفی، شناختی – سنجشی.
- جنبه حسی – تمایزی به این معنی است که درد در کجا و شبیه به چه چیزی احساس میشود.
- جنبه انگیزشی – عاطفی اشاره به این دارد که بیمار به لحاظ عاطفی و هیجانی درباره درد چگونه حسی دارد.
- جنبه شناختی – سنجشی درد به این معنی است که بیمار در مورد درد به طور منطقی چه فکر میکند و انتظار چه چیزی را دارد.
همچنین درد از ویژگیهای «شدت، مدت، توزیع، ماهیت و عوامل تشدیدکننده و تخفیفدهنده» برخوردار است. برخلاف Nociception، که انعکاس مستقیم محرک میباشد، جنبهها و ویژگیهای تجربیات درد تحت تاثیر عوامل زمینهای، عاطفی، محیطی و شناختی قرار دارد. این بدان معنی است که درد همیشه شاخص معتبری برای وضعیت بافتها نیست. همچنین بیانگر این واقعیت است که درمانگر باید به عنوان بخشی از کنترل و مدیریت درد، سعی در مدیریت عوامل زمینهای، عاطفی، محیطی و شناختی نماید.
گیرنده های درد
گیرندههای درد، پایانههای آزاد عصبی هستند که تقریبا در تمامی بافتها وجود دارند. گیرندههای درد در پوست، عضله، مفاصل، استخوان و احشاء یافت میشوند و آستانهی بالایی برای فعال شدن دارند. در اثر آزاد شدن یکسری مواد پس از آسیب بافت و التهاب، این آستانه پایین میآید. این مواد شیمیایی عبارتند از: پروستوگلاندینها، برادی کینین، هیستامین، استیل کولین، یونهای پتاسیم، ماده P ، Calcitonin generelated peptide ، سروتونین (5-HT) ، فاکتور رشد عصبی، Thromboxane ، محیط اسیدی، لکوترین، و آدنوزین تری فسفات. به عبارت دیگر این مواد، پایانههای عصبی را حساس میکنند (شکل 1 -4).
همانند پایانههای عصبی دیگر، این پایانهها به وسیله تحریکات مکانیکی، حرارتی، و شیمیایی فعال میشوند، اما گیرندههای درد میتوانند این تحریکات را به طیف مضر کدگذاری کنند.
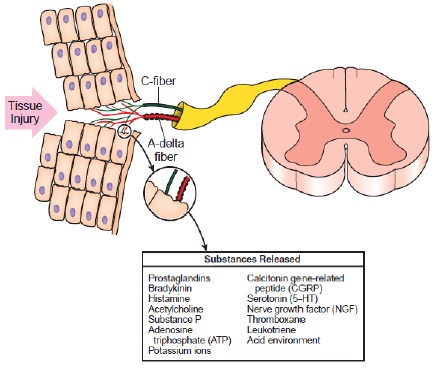
شکل 1-4: حساسیت زایی محیطی فیبرهای درد
زمانی که کانالهای یونی غشاء این گیرندهها به وسیله یک محرک کافی تحریک شود گیرندههای درد تولید پتانسیل عمل میکنند. حساسیت یک گیرنده درد میتواند تغییر کند. زمانی که گیرندههای درد فعال شوند آنها موادی مانند نوروپپتیدها، گلوتامیت و سیتوکینها به داخل بافتهای اطراف آزاد میکنند. این مواد میتوانند آستانه فعال شدن تمامی گیرندههای درد موجود در ناحیه را پایین آورده و میدان دریافتشان را وسعت بخشند. تسهیل Nociception در این سطح، حساسیتزایی محیطی نامیده می شود. حساسیت زایی محیطی سبب میشود که تحریکات غیر مضر، ورودی دردزا به راه اندازند. این حالت میتواند یک جنبهی تطبیقی طبیعی پاسخ بافت به آسیب باشد که به طور معمول در عرض چند روز یا هفته برطرف میشود اما اگر حساسیتزایی محیطی برطرف نشود «نابهنجار» در نظر گرفته میشود.
نورونهای آوران اولیه
سیگنالهای درد به وسیله نورونهای آوران اولیه به دستگاه عصبی مرکزی انتقال مییابند. هر یک از این نورونها دارای یک جسم سلولی (واقع در یکی از گانگلیونهای ریشه خلفی)، یک زائده محیطی به نام اکسون (که به یک پایانه عصبی در بافت هدف منتهی میشود) و یک زائده مرکزی (که به نخاع منتهی میشود) میباشند. سه نوع نورون آوران اولیه وجود دارند: فیبرهای C ، فیبر های آ - دلتا و فیبر های آ - بتا؛ اما فقط فیبر های C و آ - دلتا به طور معمول عملکرد انتقال درد را انجام میدهند.
فیبرهای C، که همچنین آورانهای گروه IV نامیده میشوند، فیبرهای عصبی فاقد میلین کوچک هستند که نسبتا به آرامی (با سرعت 1 تا 4 متر بر ثانیه)، پتانسیلهای عمل را انتقال میدهند. فیبرهای C به دامنه وسیعی از تحریکات دردزا شامل مکانیکی، حرارتی یا شیمیایی پاسخ میدهند. این فیبرها همچنین فیبرهای چند منظوره نامیده میشوند به این معنی که آنها به انواعی از تحریکات دردناک پاسخ میدهند.
حسی که به وسیله فیبرهای C انتقال داده میشود عموما «مبهم، تپنده، عذابآور و سوزشی» توصیف میشود و ممکن است به عنوان مور مور کردن یا ضرباندار گزارش شود (شکل 2-4). دردی که عمدتا از طریق فیبرهای C منتقل میشود پس از محرک اولیهی دردناک، شروع آهسته داشته و طولانی مدت ادامه مییابد و تمایل به پخش شدن دارد (خصوصا زمانی که محرک شدید باشد) و به لحاظ احساسی، تحمل آن برای بیمار دشوار است. این احساسات معمولا با پاسخهای اتوماتیک مانند عرق کردن، افزایش ضربان قلب و فشار خون یا تهوع همراه است. درد توام با فعال شدن فیبرهای C با استفاده از مخدرهای درونی (اپوئید ها) کاهش مییابد و در اثر استفاده از نالوکسون (آنتاگونیست گیرنده اپوئید)، این تسکین درد از بین میرود.
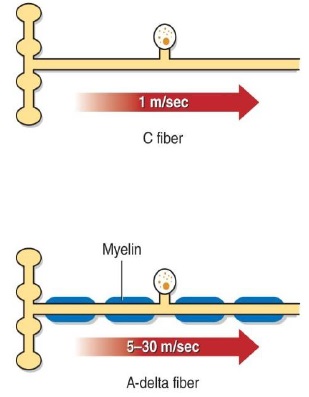
شکل 2-4: مسیرهای محیطی درد: فیبرهای آ – دلتا و C
فیبر های آ دلتا، که همچنین آورانهای گروه III خوانده میشوند، فیبرهای میلیندار کمقطر هستند که سریعتر از فیبرهای C، تقریبا با سرعت 35 متر بر ثانیه، پتانسیلهای عمل را انتقال میدهند. فیبرهای آ - دلتا بیشتر به تحریکات مکانیکی با شدت بالا حساسند اما میتوانند به تحریک ناشی از گرما یا سرما نیز پاسخ دهند.
احساسات درد همراه با فعالیت فیبرهای آ - دلتا معمولا به صورت «تیز، چاقو خوردن، یا سیخ خوردن» توصیف میشود. این احساسات درد پس از محرک دردناک، شروع سریع دارند، فقط برای مدتی کوتاه ادامه می یابند و عموما محدود به ناحیهای است که از آن جا تحریک برمیخیزد و معمولا با درگیری عاطفی همراه نیست. درد همراه با فعال شدن فیبرهای آ - دلتا عموما با استفاده از اپوئیدها متوقف نمیشود. عملکرد فیبرهای A-δ با احساس درد اولیه، محل دقیق تحریکات دردزا روی بدن و تولید رفلکسهای پس کشیدن همراه است.
نظر خود را بنویسید